La teigne (dermatophytose) chez le chinchilla
La teigne, ou dermatophytose, est une mycose cutanée peu fréquente mais très contagieuse chez le chinchilla. Elle est le plus souvent due à Trichophyton mentagrophytes et représente une zoonose avérée, avec un risque réel de transmission à l’humain et aux autres animaux du foyer.
Même si les lésions peuvent sembler discrètes au départ, la teigne nécessite une prise en charge rigoureuse, à la fois médicale et environnementale, afin d’éviter les récidives et la contamination de l’entourage.
Agent pathogène et épidémiologie
Chez le chinchilla, le dermatophyte le plus fréquemment isolé est Trichophyton mentagrophytes. D’autres espèces, comme Microsporum canis ou Microsporum gypseum, ont également été décrites plus rarement lors de cas spontanés.
En clientèle NAC, la teigne reste globalement peu fréquente. En revanche, des études menées en élevage ont mis en évidence l’existence de porteurs asymptomatiques, capables d’héberger le champignon sans présenter de lésions visibles. Ce portage explique la persistance de l’agent et l’apparition de foyers infectieux.
Plusieurs facteurs favorisent l’expression clinique de la maladie :
- stress (transport, sevrage, changement d’environnement),
- densité de population élevée,
- hygiène insuffisante,
- ventilation médiocre ou humidité excessive,
- litière, foin ou sable de bain contaminés.
Les jeunes chinchillas, récemment sevrés ou nouvellement introduits dans un groupe, semblent plus sensibles au développement de lésions.
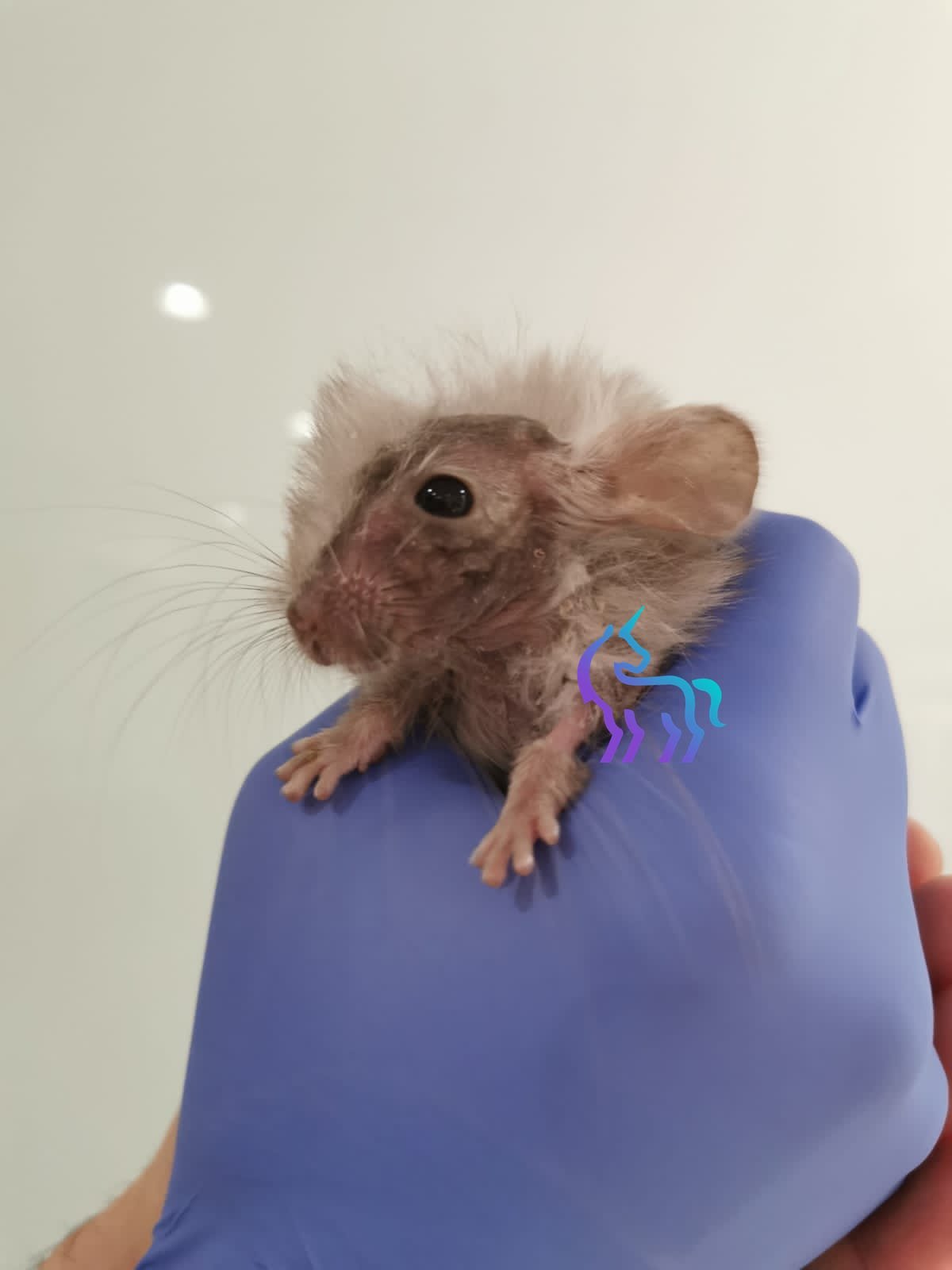
Signes cliniques et diagnostic
Signes cliniques
Les lésions typiques correspondent à des zones alopéciques squameuses, souvent localisées initialement :
- sur le museau et autour du nez,
- autour des yeux,
- derrière les oreilles,
- sur les extrémités.
La peau est généralement rosée à rouge, sèche, recouverte de squames ou de croûtes. Les lésions peuvent être légèrement prurigineuses. Des plaques circulaires bien délimitées, évoquant l’aspect « en anneau » de la teigne, peuvent être observées mais ne sont pas constantes.

Démarche diagnostique
Consulter les ressources bibliographiquesLe diagnostic repose sur l’examen clinique, complété par des examens spécifiques :
- grattage cutané et trichogramme afin de rechercher des spores ou des hyphes fongiques,
- mise en culture fongique sur milieu adapté (DTM ou équivalent), indispensable en raison du caractère zoonotique et de la possibilité de porteurs asymptomatiques.
La lampe de Wood est d’intérêt limité chez le chinchilla, car Trichophyton mentagrophytes ne fluoresce pas, contrairement à certaines souches de Microsporum canis.
Traitement et gestion de l’environnement
Traitement médical
Chez le chinchilla, le traitement repose principalement sur une thérapie antifongique systémique, le plus souvent :
- itraconazole (environ 10 mg/kg/j par voie orale),
- ou terbinafine (30 à 40 mg/kg/j par voie orale).
La durée de traitement est généralement prolongée, de 4 à 8 semaines, et doit être adaptée à la réponse clinique et aux résultats des contrôles mycologiques.
Des traitements topiques peuvent être associés afin de réduire la charge fongique cutanée, à condition d’être utilisés avec prudence.
Mon conseil concernant les traitements topiques
Lorsque des antifongiques locaux sont intégrés au protocole de traitement chez le chinchilla, leur efficacité repose sur une application régulière, en règle générale au moins deux fois par semaine.
Une vigilance particulière est nécessaire lors de l’utilisation de solutions liquides sur des surfaces corporelles étendues. Chez le chinchilla, l’humidification du pelage expose à un risque réel d’hypothermie si le séchage n’est pas rigoureux. Après chaque application, le pelage doit donc être parfaitement sec avant la remise de l’animal dans son environnement.
Il est également possible d’avoir recours à des antifongiques sous forme de lotions, gels ou pommades. Ces formes galéniques nécessitent en revanche une application quotidienne, idéalement limitée aux zones atteintes, afin de réduire le stress, les irritations cutanées et l’ingestion accidentelle du produit.
Quel que soit le schéma thérapeutique choisi, la durée du traitement est un point clé. Une interruption prématurée favorise les rechutes et la persistance du champignon dans l’environnement. Le traitement est généralement poursuivi jusqu’à confirmation de la guérison mycologique, matérialisée par deux contrôles de culture négatifs successifs.

Gestion environnementale
La gestion de l’environnement est un élément central de la prise en charge :
- désinfection régulière de la cage, des accessoires et du matériel,
- retrait temporaire des objets difficiles à désinfecter,
- nettoyage rigoureux des surfaces et textiles,
- gestion prudente du sable de bain, souvent impliqué dans la contamination.
Tous les animaux du groupe doivent être considérés comme potentiellement infectés. Une surveillance rapprochée, voire un traitement systémique, peut être nécessaire. La fin du traitement est idéalement envisagée après deux cultures fongiques négatives successives.
Prévention et risque zoonotique
La teigne du chinchilla est une zoonose. Les dermatophytes impliqués peuvent provoquer chez l’humain des lésions cutanées de type tinea corporis ou tinea capitis.
Le risque est accru chez :
- les enfants,
- les personnes immunodéprimées,
- les éleveurs et soigneurs en contact régulier avec les animaux.
Les mesures de prévention reposent sur :
- la quarantaine systématique des nouveaux individus,
- un examen dermatologique avant toute introduction dans un groupe,
- une hygiène rigoureuse (lavage des mains, port de gants lors des soins),
- une information claire des propriétaires sur le risque zoonotique et la nécessité de consulter un médecin en cas de lésion cutanée suspecte.
Dans ma pratique
Dans ma pratique quotidienne, la teigne du chinchilla est souvent diagnostiquée tardivement, car les premières lésions sont discrètes et peu gênantes pour l’animal. Pourtant, une prise en charge précoce modifie nettement l’évolution.
Je constate régulièrement que des traitements antifongiques bien conduits, associés à une désinfection rigoureuse de l’environnement, permettent une guérison complète, même dans des cas étendus. À l’inverse, les récidives sont presque toujours liées à une gestion environnementale insuffisante ou à la présence de porteurs asymptomatiques dans le groupe.
Ressources bibliographiques
Cet article a été rédigé en s’appuyant sur les ouvrages et publications de référence suivants :
- Quesenberry KE, Carpenter JW. Ferrets, Rabbits, and Rodents: Clinical Medicine and Surgery. Elsevier.
- Harkness JE, Turner PV, VandeWoude S. Harkness and Wagner’s Biology and Medicine of Rabbits and Rodents.
- Moriello KA et al. Diagnosis and treatment of dermatophytosis in small mammals. Journal of Exotic Pet Medicine.
- Cafarchia C et al. Dermatophytes in chinchillas: epidemiology and zoonotic implications. Mycoses.
- Scott DW, Miller WH, Griffin CE. Small Animal Dermatology.
- ESCCAP Guideline 7 – Dermatophytoses chez les petits mammifères de compagnie. European Scientific Counsel Companion Animal Parasites, 2021. Consulter le PDF ESCCAP
Perte de poils ? Lésions cutanées suspectes ?
Prendre rendez-vous NAC à NiceExplorer nos dossiers et actualités